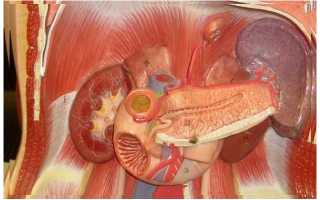
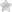Панкреатит проявляется определенными признаками, и важно знать, как их распознать. Кроме того, необходимо понимать, как можно полностью излечить панкреатит и как он влияет на работу поджелудочной железы. Этот орган выполняет определенные функции, и воспалительный процесс может иметь серьезные последствия.
Последние статистические данные показывают, что панкреатит чаще всего развивается у молодых людей. Подростки и дети также подвержены этому заболеванию не меньше, чем взрослые. Среди работоспособного населения панкреатит диагностируется у 27 из 50 человек, страдающих заболеваниями желудочно-кишечного тракта.
Что за болезнь панкреатит
Панкреатит представляет собой воспалительное состояние поджелудочной железы, которая является органом внутренней и внешней секреции. Существует несколько разновидностей панкреатита, включая острый и хронический процесс, кисту и псевдокисту поджелудочной железы, а также панкреатическую стеаторею. Острый панкреатит может проявляться в различных формах, таких как острая, рецидивирующая, геморрагическая, подострая и гнойная. Хронический панкреатит характеризуется образованием камней в поджелудочной железе и атрофией клеток, которые отвечают за выработку ферментов. Нарушение функционирования поджелудочной железы может привести к неправильному выделению ферментов и возникновению других заболеваний, включая сахарный диабет. Поджелудочная железа также играет важную роль в процессах пищеварения и выработке гормонов, таких как инсулин и глюкагон. Признаки воспаления поджелудочной железы указывают на изменения в тканях и нарушение ее функционирования. Панкреатит является необратимым процессом, и заболевания поджелудочной железы требуют особого внимания и лечения.
Причины панкреатита
Сопутствующие заболевания, которые присутствуют у человека, могут вызвать воспаление поджелудочной железы. К таким заболеваниям относятся патологии желчного пузыря, такие как нарушение функции желчных путей, образование камней и различные операции на желчном пузыре. Также воспаление поджелудочной железы может быть вызвано заболеваниями желудочно-кишечного тракта, такими как гастрит, дуоденит, колит, энтероколит и язва. Заболевания печени и селезенки, такие как цирроз и гепатит, а также аллергические реакции и инфекции, например вирусный гепатит и грипп, также могут привести к развитию панкреатита. Факторы риска, которые могут способствовать возникновению панкреатита, включают чрезмерное питание, злоупотребление алкоголем, травмы в области живота, паразитические инфекции, частое потребление жирной, жареной, острой и горячей пищи, а также прием лекарственных препаратов. Возможными причинами панкреатита также могут быть аномалии развития или структуры поджелудочной железы и органов брюшной полости, а также наследственная предрасположенность.
Стадии панкреатита
Процессы протекания панкреатита могут быть разделены врачами на разные степени тяжести. Каждая степень тяжести соответствует определенным симптомам. Некоторые из них включают отек поджелудочной железы, геморрагическую стадию, панкреонекроз и холецистопанкреатит. Лечение панкреатита поджелудочной железы в стационаре является необходимым, чтобы предотвратить опасность для жизни пациента. После лечения начинается период восстановления, который включает стадии истощения и восстановления. Хронический панкреатит может проявляться в разных формах, таких как бессимптомная, болевая, рецидивирующая и псевдоопухолевая. Процесс воспаления поджелудочной железы может пройти через несколько стадий, включая ферментативную, реактивную, секвестрацию и исход. Классификация панкреатита также может быть основана на объеме некротических изменений, включая отечный, мелкоочаговый жировой некроз, крупноочаговый распространенный некроз с геморрагическим синдромом и тотальный или субтотальный некроз. Каждый вид панкреатита имеет свои клинические проявления, методы лечения и последствия для организма человека.
Симптомы панкреатита у взрослых при острой форме
Симптомы панкреатита различаются в зависимости от стадии воспалительного процесса и тяжести заболевания.
Признаки острого панкреатита:
- Боль. Чаще всего она имеет “опоясывающий” характер и распространяется в левую ключицу, обе лопатки и реберную дугу слева. Боли не зависят от приема пищи и не снимаются лекарствами.
- Расстройства пищеварения, многократная рвота, которая не приводит к облегчению, тошнота, изжога, отрыжка, диарея, запор. Расстройства стула наблюдаются независимо от приема пищи и могут чередоваться в течение первой недели: вздутие живота, метеоризм.
- Повышение артериального давления.
- Учащенный пульс.
- Повышение температуры, вызванное развитием гнойных процессов. Чем выше показатели, тем тяжелее протекает заболевание.
- Бледность или желтушность кожи, связанная с отеком протоков поджелудочной железы.
Лечение острого панкреатита следует проводить в стационаре.
При диагностировании инфаркта миокарда, прободной язвы или приступа острого аппендицита могут проявиться косвенные признаки панкреатита, поэтому важно правильно дифференцировать это заболевание.
Симптомы хронического процесса
Воспаление поджелудочной железы после острого панкреатита может привести к развитию хронического процесса. Симптомы хронического заболевания немного отличаются от симптомов острого процесса. Характерно чередование стадий ремиссии и обострения. Повторное появление симптомов панкреатита может быть вызвано несоблюдением диеты, употреблением алкоголя и нервным перенапряжением.
У взрослых с хроническим панкреатитом могут наблюдаться следующие симптомы:
- Боли в области поджелудочной железы и левом подреберье, которые усиливаются при физической нагрузке, нарушении диеты и стрессовых состояниях. Место боли может указывать на то, какая часть поджелудочной железы подверглась воспалительным изменениям: воспаление в хвосте органа вызывает боль в области левого подреберья, при воспалении головки боль локализуется с правой стороны ребер, а воспалительный процесс в теле железы может вызывать боль в области эпигастрия.
- Расстройства стула, характеризующиеся длительной диареей, которая сменяется на приступы запора. Это происходит из-за недостаточной выработки ферментов для расщепления полезных веществ. Повышенное газообразование связано с увеличением роста патогенных микроорганизмов.
- Снижение массы тела, часто связанное с отсутствием аппетита.
- Ухудшение состояния кожи, такие как бледность, сухость, желтушность, иногда синюшность кончиков пальцев.
- Развитие анемии, гиповитаминоза и апатии из-за недостаточного переваривания пищи.
В периоды ремиссии пациенты чувствуют себя хорошо, иногда отмечая нарушения стула и пищеварения.
Лечение панкреатита поджелудочной железы
Лечение панкреатита с симптоматикой и в любой степени развития заболевания требует немедленных мер. При острой симптоматике терапия проводится в стационаре с применением внутривенных инфузий для восстановления водно-солевого баланса и предотвращения обезвоживания организма. Применение холода на область живота замедляет выработку ферментов, которые негативно влияют на воспаленные ткани органа. Следование строгой диете является важным этапом в процессе выздоровления. Для снятия болевого синдрома рекомендуется использование анальгетиков. Лечение панкреатита при хроническом развитии воспаления поджелудочной железы проводится в амбулаторных условиях, но при ухудшении состояния пациента может потребоваться госпитализация в гастроэнтерологическое отделение. Назначаются лекарственные препараты, которые уменьшают боль и блокируют активную выработку ферментов. При остром панкреатите и воспалении поджелудочной железы рекомендуется следующая первая помощь: 1) не есть и не пить; 2) лечь на спину и расслабиться; 3) не принимать болеутоляющие препараты; 4) применить холод на область поджелудочной железы; 5) вызвать скорую помощь.
Как лечить панкреатит народными средствами
Лечение панкреатита у взрослых включает применение лекарственных препаратов и возможность использования народных методов. Одним из основных способов восстановления нормальной работы поджелудочной железы является устранение причины болевых ощущений с помощью диеты.
Для более эффективного лечения рекомендуется использование настоев и отваров трав. Врач назначает основную терапию и дает подробные разъяснения по поводу народных рецептов. Использование народной медицины также способствует профилактике рецидивов заболевания.
Для снятия воспаления поджелудочной железы рекомендуется использовать такие травы, как ромашка, тысячелистник, кора дуба, семена льна, кора и ягоды барбариса, шалфей, календула, бессмертник, кукурузные рыльца, корни цикория, листья брусники и земляники, девясил, корни лопуха, одуванчик и зверобой. Комбинирование травяных отваров может усилить положительный эффект. Травы завариваются обычным способом, указанным на упаковке, и употребляются начиная с небольших доз натощак. Рекомендуется следить за состоянием организма и употреблять народные рецепты в количестве до 100-150 мл в день.
При использовании народных методов лечения панкреатита важно, чтобы травяные настои обладали спазмолитическими, желчегонными, аппетитовызывающими и общеукрепляющими свойствами. Рекомендуется не принимать одно и то же средство более 2 месяцев.
Диета при панкреатите
Лечение воспаления поджелудочной железы эффективно осуществляется путем строгого соблюдения диеты, назначенной врачом.
Следующие принципы диеты №5 рекомендуются при панкреатите:
- Разделение питания на 6-7 небольших приемов пищи в течение дня.
- Предпочтение теплой пище.
- Потребление достаточного количества жидкости, включая комнатную температуру минеральной воды.
- Употребление пищи в небольших порциях.
- Правильная термическая обработка пищи, такая как варка, тушение и запекание.
- Рекомендуется включение постных блюд в рацион.
- Соблюдение диеты в течение всего года.
- Увеличение потребления белка при составлении меню.
Все виды панкреатита могут быть эффективно лечены путем рациональной корректировки питания во время обострения воспаления.
Следующие продукты абсолютно запрещены при панкреатите:
- Жирная, жареная и копченая пища.
- Сладкие десерты.
- Алкоголь.
- Консервы.
- Сдобное тесто.
- Кислые фрукты и овощи.
Основной принцип диеты при воспалительных заболеваниях поджелудочной железы заключается в бережном отношении к органу.
Профилактика панкреатита поджелудочной
Профилактика панкреатита включает в себя правильное питание, здоровый образ жизни и своевременное лечение сопутствующих патологий. Однако, если человек уже перенес панкреатит, то его последствия могут сопровождать его на протяжении всей жизни. Это может проявляться в нарушении стула, повторных обострений заболевания и возникновении других проблем с желудочно-кишечным трактом. Каждый человек должен быть осведомлен о том, что такое панкреатит и какие опасности он несет. Важно отметить, что развитие острого или хронического панкреатита и его исход зависят от пациента. В некоторых случаях могут возникнуть серьезные осложнения, такие как онкологические заболевания или панкреонекроз, что может потребовать частичного удаления органа. Кроме того, панкреатит может негативно сказаться на других системах организма, таких как сердечно-сосудистая система, дыхательная система, а также может привести к развитию сепсиса или воспалительных заболеваний головного мозга.
Частые вопросы
Какие симптомы сопровождают воспаление поджелудочной железы?
Симптомы воспаления поджелудочной железы могут включать боль в верхней части живота, тошноту, рвоту, потерю аппетита, понос и желтуху.
Как проводится лечение воспаления поджелудочной железы?
Лечение воспаления поджелудочной железы включает соблюдение диеты, принятие препаратов для снижения боли и воспаления, а в некоторых случаях может потребоваться хирургическое вмешательство.
Полезные советы
СОВЕТ №1
При первых признаках воспаления поджелудочной железы, таких как острая боль в верхней части живота, тошнота, рвота, повышение температуры, обязательно обратитесь к врачу. Не пытайтесь самостоятельно лечиться, так как это может усугубить состояние.
СОВЕТ №2
При обострении воспаления поджелудочной железы рекомендуется соблюдать строгую диету. Исключите из рациона жирные, острые, копченые продукты, алкоголь, газированные напитки. Предпочитайте легко усваиваемую пищу, богатую белками и низкую по содержанию жиров.
СОВЕТ №3
При хроническом воспалении поджелудочной железы рекомендуется принимать ферментные препараты, которые помогут улучшить пищеварение и снизить нагрузку на орган. Однако перед началом приема таких препаратов обязательно проконсультируйтесь с врачом.