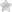Характерной особенностью данного заболевания заключается в образовании очагового некроза на фоне сегментарного фиброза. Что это означает? При развитии сегментарного фиброза нарушаются функции железы. Если не начать своевременное лечение хронического панкреатита, это может привести к серьезным осложнениям, таким как атрофия железистой ткани или фиброз.
Основные причины заболевания
Хронический панкреатит может возникнуть по разным причинам. Одной из самых распространенных является длительное употребление алкоголя. Если человек регулярно пьет алкоголь в течение 8 лет или дольше, превышая дозу 20-80 мг в день, это может привести к алкогольному панкреатиту, который со временем переходит в хроническую форму.
Еще одной распространенной причиной являются заболевания желчных путей и двенадцатиперстной кишки. Например, желчно-каменная болезнь может привести к хроническому панкреатиту в 56% случаев. Язвенная болезнь двенадцатиперстной кишки и заболевания желудка также могут быть причиной хронического панкреатита, особенно у пациентов старше 50-60 лет с ожирением или артериальной гипертензией.
У детей хронический панкреатит может возникнуть из-за муковисцидоза, вирусной или бактериальной инфекции, аномального развития поджелудочной железы.
Кроме того, у взрослых могут быть и другие причины заболевания, такие как системные заболевания, нарушение обмена веществ, глистные инфекции, нарушения кровообращения и травмы.
Классификация заболевания
Классификация позволяет определить характеристики хронического заболевания и выявить его вид и степень тяжести. Существуют два основных типа панкреатита – первичный и вторичный. Первичный тип включает алкогольный и токсический панкреатит, в то время как вторичный тип связан только с билиарным панкреатитом. Симптомы панкреатита могут проявляться различными способами, включая болевой, латентный и псевдотуморозный. Болевой панкреатит может быть рецидивирующим или постоянным. Латентная форма хронического панкреатита характеризуется неявными симптомами, а псевдотуморозный вид может сопровождаться повышенным давлением в портальной вене. Дополнительная классификация включает морфологическую и функциональную характеристики. Морфологическая классификация включает индуративный, инфильтративно-фиброзный и кальцифицирующий типы. Функциональная характеристика объединяет характер и степень нарушения функции органа.
Симптоматика
Симптомы при хроническом заболевании могут отличаться в зависимости от степени его тяжести. В случае легкого поражения поджелудочной железы, хроническое заболевание может протекать без явных клинических проявлений. Однако, в некоторых случаях, симптомы на ранней стадии болезни могут быть не такими яркими.
Главным признаком панкреатита является боль в верхней части живота и левом подреберье. Боль может иметь обхватывающий характер и распространяться в область сердца.
При развитии внешнесекреторной недостаточности, у пациента может возникнуть стеаторея – кал в виде кашеобразной массы с неприятным запахом и жирным блеском.
Другие симптомы включают:
- Сильная тошнота.
- Длительный понос, происходящий не менее 6 раз в день.
- Резкая потеря массы тела.
- Периодическая рвота.
Если симптомы не обнаруживаются и лечение не начинается вовремя, у пациента могут появиться более серьезные признаки, такие как анемия, изменения в коже и нарушения обменных процессов.
Часто при панкреатите у пациента возникает метеоризм и урчание в животе. Снижение синтеза панкреатических ферментов может привести к разрушению ацинарных клеток.
При панкреатите происходит быстрое увеличение кислотности содержимого в 12-перстной кишке, что приводит к изменению панкреатических ферментов. Билиарная гипертензия, которая вызывает механическую желтушность, возникает редко – примерно у 30% пациентов. Однако, следует отметить, что желтушность и холангит могут возникать только при увеличении и сдавливании терминального отдела головки поджелудочной железы.
Диагностика и лечение
Перед началом лечения воспаления поджелудочной железы необходимо пройти полную диагностику для подтверждения диагноза. Если у вас появились первые признаки этого заболевания, рекомендуется обратиться к гастроэнтерологу. Врач назначит не только лабораторные, но и инструментальные методы диагностики.
Лабораторная диагностика включает анализы кала и крови. Эти анализы позволяют выявить неспецифический воспалительный процесс.
Лечение воспаления поджелудочной железы у взрослых и детей является длительным процессом, поэтому врачи могут назначить пробу на активность ферментов и радиоиммунный анализ, чтобы ускорить выздоровление.
Радиоиммунный анализ помогает выявить повышенную концентрацию эластазы и трипсина.
При подозрении на воспаление поджелудочной железы может быть назначена капрограмма, которая помогает выявить избыток жиров и ферментативную недостаточность.
Дополнительные методы диагностики:
- В первую очередь, необходимо провести ультразвуковое исследование органов брюшной полости.
- Затем, следует выполнить компьютерную томографию.
- Третий шаг – провести эндоскопическую ультразвуковую диагностику.
- Далее, необходимо выполнить панкреатохолангиографию.
- И, наконец, провести магнитно-резонансную томографию.
В первую очередь, необходимо исключить факторы, которые могут вызвать проблемы, такие как отказ от курения и алкоголя. Важно также придерживаться диетического рациона.
Второй этап – устранение боли с помощью препаратов, обладающих анальгезирующим эффектом.
Третий этап – коррекция недостаточности эндокринной и экзокринной функции.
Диета
Важно принимать во внимание рекомендации врача и не пытаться самостоятельно выбирать диету при данном заболевании. Рацион должен быть разделен на несколько приемов пищи, и пациент должен строго следовать общему принципу.
- Блюда не следует употреблять слишком горячими.
- Необходимо исключить продукты с высоким содержанием жира.
- В рационе следует включить белки, предпочтительно животного происхождения.
- Следует избегать чрезмерного потребления сладостей.
- Кисломолочные продукты и цитрусовые следует исключить из рациона.
Некоторые пациенты задаются вопросом, можно ли вылечить панкреатит только диетой? Ответ: нет, диетическое питание является лишь первым этапом лечения, положительный результат достигается только с помощью медикаментозной терапии.
Теперь рассмотрим, как можно лечить данное заболевание с помощью препаратов.
Медикаментозная терапия
При сильной боли медики рекомендуют использовать лекарства для облегчения боли. Например, можно принять аспирин или диклофенак. Эти препараты помогут уменьшить боль и устранить воспаление. Если эти препараты не действуют, то может быть назначен Октреотид – лекарство, которое оказывает широкий спектр действия. Он способен стимулировать поджелудочную железу, что приводит к выработке гормонов в организме человека.
Если у пациента часто возникают проблемы с пищеварительной системой, врач может назначить Мезим или Фестал. Однако, не рекомендуется самолечение этими препаратами. Перед использованием необходимо внимательно изучить инструкцию и проконсультироваться с врачом.
Мезим принимается по 2 таблетки во время еды. Взрослым может быть назначено 20 000 ед. Фестал выпускается в виде драже и принимается по 1-2 драже 3 раза в день, в зависимости от степени тяжести заболевания. Если Фестал не дает положительного результата, медики могут назначить его в комплексном лечении с гистаминовыми блокаторами, такими как Циметидин или Фамотидин.
Хирургический метод лечения
Статистические данные свидетельствуют о том, что в большинстве случаев больным не требуется проходить хирургическое вмешательство. Однако, если медикаментозная терапия и соблюдение диеты не приводят к ожидаемым результатам, то врачи прибегают к хирургическим методам лечения. Один из таких методов, применяемых при хроническом заболевании, – сфинктеротомия. Это процедура, в ходе которой специальным оборудованием и медицинскими инструментами делается разрез и расширение выводного отверстия протока в поджелудочной железе. После операции возможны осложнения, поэтому пациенту назначается поддерживающая терапия.
Народные методы лечения
Лечение травами – это спорный вопрос, и его эффективность зависит от тяжести заболевания. Некоторым людям помогает народная медицина, но только если болезнь не слишком серьезная.
Для приготовления этого рецепта вам понадобятся:
- Столовая ложка коры барбариса.
- Один стакан воды (примерно 250 мл).
Приготовление: Смешайте все ингредиенты, используя горячую воду. Затем прокипятите отвар на медленном огне в течение 15 минут и оставьте его настаиваться в темном месте.
Принимайте по одной столовой ложке три раза в день. Этот рецепт не рекомендуется для детей.
Некоторые утверждают, что панкреатит можно вылечить травой зубчатки, но этому нельзя верить. В этом растении содержится много кумаринов, дубильных веществ и различных кислот.
Неправильное использование зубчатки может привести к резкому снижению артериального давления, поэтому после 40 лет врачи не рекомендуют использовать зубчатку для лечения панкреатита.
Вы также можете лечиться простым картофельным соком. Для приготовления этого рецепта вам понадобятся две картофелины, которые нужно помыть и порезать на кусочки. Затем пропустите кусочки через мясорубку или используйте блендер.
Отжмите сок с помощью стерильной марли или чистой тряпки. Принимайте картофельный сок за полчаса до еды. Курс лечения длится одну неделю.
Панкреатит – это коварное заболевание, и у каждого его вида есть свои симптомы. Лечение должно быть назначено врачом после тщательного изучения общего состояния пациента и сбора полной медицинской истории.
Указанные выше препараты и народные методы не гарантируют полное излечение. Лечение должно быть индивидуальным, и самолечение не рекомендуется, так как это может привести к серьезным осложнениям, таким как легочная недостаточность, злокачественные опухоли, мультиорганные патологии, кровотечение или ДВС-синдром.
Частые вопросы
Какие симптомы сопровождают хронический панкреатит?
Симптомы хронического панкреатита могут включать боли в верхней части живота, тошноту, рвоту, похудание, желтуху и нехватку аппетита.
Как проводится лечение хронического панкреатита?
Лечение хронического панкреатита может включать изменение питания, применение лекарств для снятия боли и улучшения функции пищеварения, а в некоторых случаях может потребоваться хирургическое вмешательство.
Полезные советы
СОВЕТ №1
Обратитесь к врачу для получения точного диагноза и назначения лечения. Хронический панкреатит требует комплексного подхода, и только специалист может определить наиболее эффективные методы лечения в вашем конкретном случае.
СОВЕТ №2
Избегайте потребления алкоголя и жирной пищи, так как они могут усугубить симптомы хронического панкреатита. Старайтесь придерживаться здорового питания, богатого фруктами, овощами и нежирными продуктами.
СОВЕТ №3
Принимайте препараты, назначенные врачом, регулярно и в соответствии с указаниями. Некоторые лекарства могут помочь снизить воспаление и облегчить симптомы хронического панкреатита, но их эффективность зависит от правильного применения.